Grundkurs Ernährung
Kohlenhydrate • Teil 3
Die Insulinresistenz: Ursachen und Folgen
Die Insulinresistenz stellt die häufigste Störung des Kohlenhydratstoffwechsels dar und führt zu ernsthaften gesundheitlichen Problemen. Sie verursacht Diabetes, Übergewicht, Bluthochdruck und Fettstoffwechselstörungen. Kommt das alles zusammen, spricht man auch vom metabolischen Syndrom. In der zweiten Hälfte des Artikels beschäftigen wir uns ausführlich mit den Ursachen der Insulinresistenz. Zu diesen zählen vor allem Überernährung, Bewegungsmangel, Stress, Alter und Genetik, sowie die Einlagerung von Fetten, wo diese eigentlich nicht hingehören.
Bild: © Azat Valeev – stock.adobe.com (bearbeitet)
In diesem Artikel schauen wir uns an, was im Stoffwechsel der Kohlenhydrate alles schief gehen kann. Ein ganz zentrales Problem dabei ist die sogenannte Insulinresistenz. Die Insulinresistenz führt nicht nur zum Typ-2-Diabetes, sie begünstigt auch noch viele weitere Stoffwechselstörungen, welche unter dem Begriff metabolisches Syndrom zusammengefasst werden. Aber was genau ist die Insulinresistenz eigentlich?
Erinnern wir uns dazu noch einmal an den letzten Artikel: Das Insulin ist ein Hormon, das eine bestimmte Botschaft an die Zellen im Körper übermitteln soll. Dazu kann das Insulin an einem Rezeptor andocken, der sich an der Außenseite der Zelle befindet. Auf diese Weise wird das Insulinsignal an das Innere der Zelle übertragen. Daraufhin weiß die Zelle, was sie zu tun hat. Im Falle des Insulins öffnet sie ihre “Tore” und beginnt damit Traubenzucker aus dem Blut aufzunehmen.

Je mehr Insulin in das Blut ausgeschüttet wird, desto mehr Rezeptoren kann es besetzen. Dadurch wird das Insulinsignal auch immer stärker und lauter. Die Zelle wird jetzt aufgefordert, schneller zu arbeiten und mehr Traubenzucker aufzunehmen.
Wenn man beispielsweise eine große Portion schnell verdaulicher Kohlenhydrate zu sich nimmt, steigt der Blutzuckerspiegel besonders rasch an. Daraufhin schüttet die Bauchspeicheldrüse auch deutlich mehr Insulin aus, um die Arbeit der Zellen zu beschleunigen.
Manchmal kann es für eine Zelle aber auch Sinn machen, die “Lautstärke” von Hormonen herunter zu drehen. Dazu verringert sie ganz einfach die Anzahl der Rezeptoren, die das Hormonsignal empfangen können.
Diabetes mellitus Typ 2
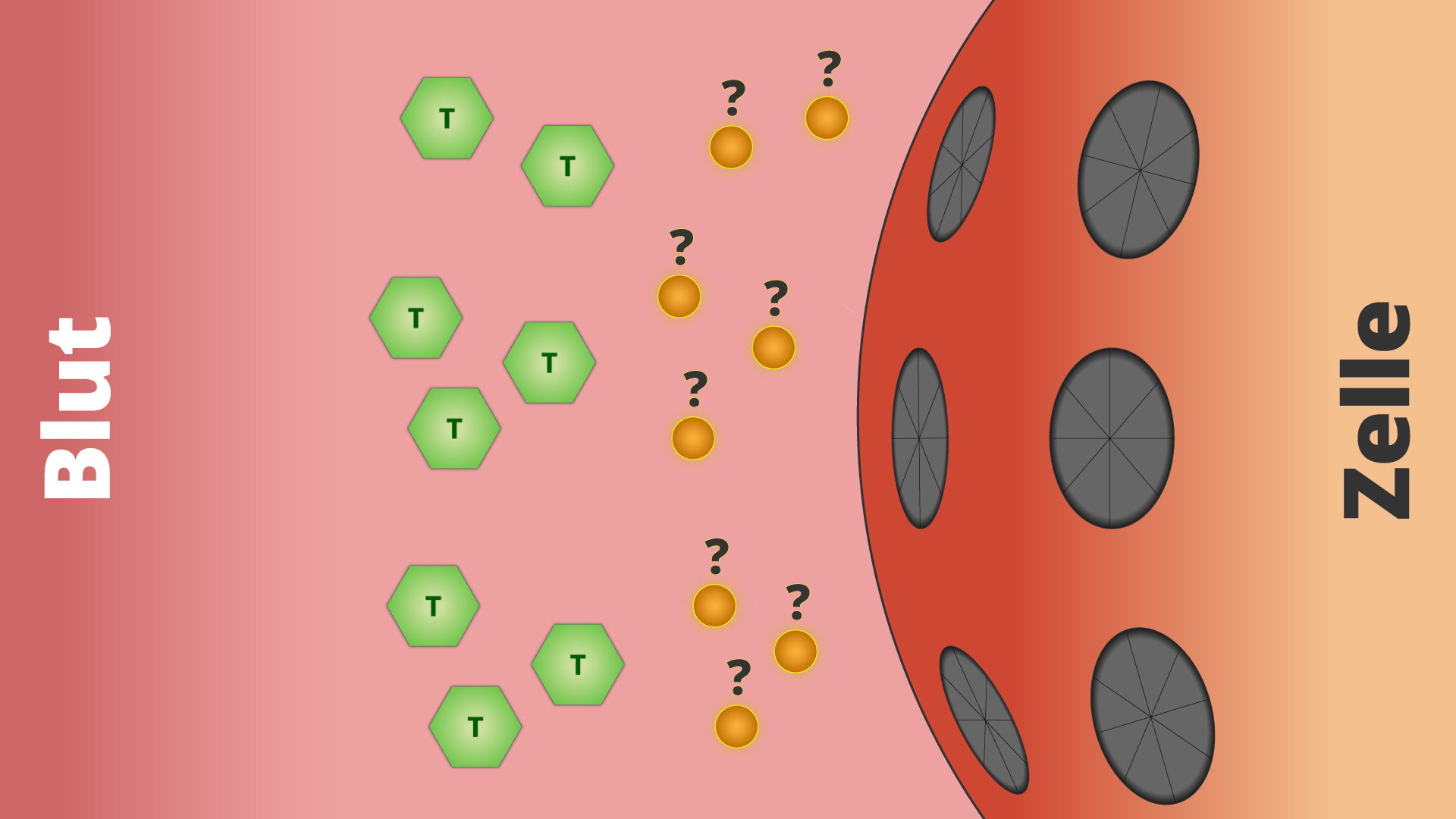
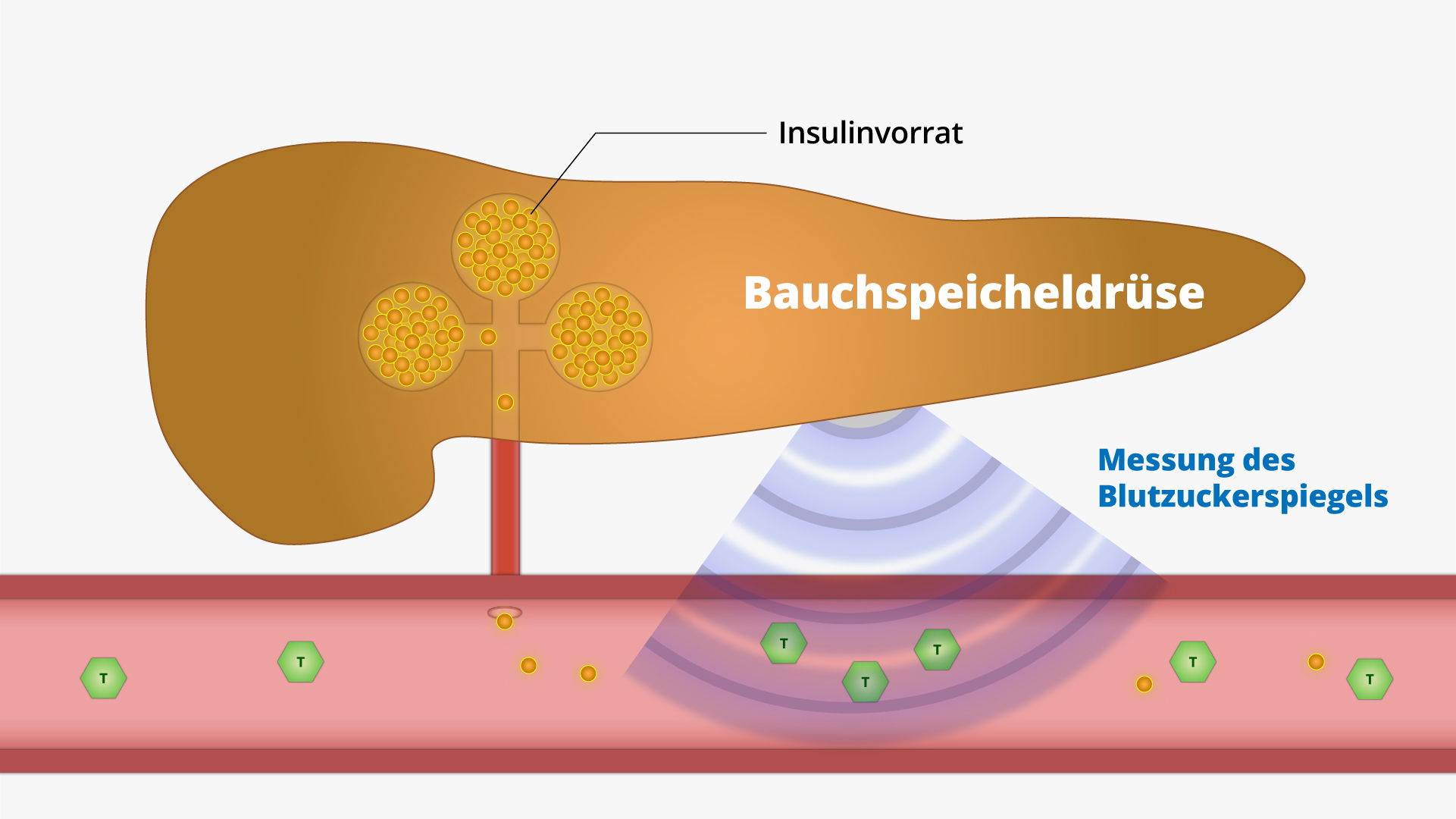
Ein Mensch isst eine kohlenhydratreiche Mahlzeit. Schon bald wird der Traubenzucker im Darm aufgenommen und in das Blut abgegeben. Jetzt steigt der Blutzuckerpsiegel. Die Bauchspeicheldrüse misst den Blutzuckeranstieg und schüttet daraufhin die passende Menge Insulin aus.
Im Normalfall würden die Zellen nun rasch auf das Insulin reagieren und den Traubenzucker aus dem Blut aufnehmen. Doch bei Insulinresistenz geschieht dieser Vorgang nur noch sehr langsam und schleppend, weil das Insulin nicht mehr richtig wirken kann.
Die Verdauung arbeitet währenddessen fleißig weiter und setzt immer mehr Traubenzucker frei, der in das Blut gelangt. Dadurch steigt auch der Blutzuckerspiegel immer stärker an. Die Bauchspeicheldrüse versucht nun den steigenden Blutzuckerspiegel in den Griff zu kriegen, indem sie immer mehr und mehr Insulin ausschüttet. Wenn es sein muss, auch die 10- bis 15-fache Menge, die normalerweise nötig gewesen wäre.

Die direkte Folge der Insulinresistenz ist also eine massive Überproduktion von Insulin. In der Fachsprache nennt man das auch eine Hyperinsulinämie, was nichts anderes bedeutet als “zu viel Insulin im Blut”. Die Bauchspeicheldrüse kann diese Überproduktion von Insulin oft viele Jahre lang durchhalten. Diesen Zustand nennt man auch die Vorstufe des Diabetes (Prädiabetes).
Bei vielen Menschen stellt die Bauchspeicheldrüse allerdings irgendwann den Dienst ein. Jetzt wird gar kein Insulin mehr hergestellt. Ab diesem Zeitpunkt spricht man dann vom Krankheitsbild Diabetes mellitus Typ 2. Nun muss man das Insulin als Medikament von außen in den Körper bringen, um den Traubenzucker noch halbwegs in die Zellen zu bekommen.
Was passiert eigentlich mit dem Traubenzucker im Blut, wenn das nicht mehr ausreichend gelingt? In diesem Fall verfügt der Körper auch über eine Notfalllösung. Wenn der Blutzucker eine sehr hohe Schwelle überschreitet, beginnen die Nieren damit, den Traubenzucker direkt aus dem Blut zu filtern und auszuscheiden. Daher bedeutet “Diabetes mellitus” übersetzt auch soviel wie “süßer Urin”.
Das wirklich Gefährliche am Diabetes sind seine Spätfolgen. Ein grenzwertig hoher Blutzuckerspiegel wirkt sich auf Dauer sehr schädlich auf die Zellen und die feinen Blutgefäße aus, die sich dann krankhaft verändern. Dadurch kann es zu ernsthaften Durchblutungsstörungen kommen, die typischerweise an den Nieren, am Auge oder an den Füßen auftreten, und dann sehr böse Folgen nach sich ziehen. Auch das Risiko für eine Herzerkrankung oder einen Schlaganfall wird drastisch erhöht.
Der Unterschied zwischen Typ 1 und Typ 2 Diabetes: Etwa 5 % der Diabetiker sind vom Typ-1-Diabetes betroffen. Hier hat man es mit einer Autoimmunkrankheit zu tun, die sich meistens schon in der frühen Kindheit entwickelt. Dabei greift das gestörte Immunsystem die Bauchspeicheldrüse an und zerstört die insulinproduzierenden Zellen. Der Typ-1-Diabetes ist also eine völlig andere Krankheit. Allerdings ist das Ergebnis in beiden Fällen dasselbe: Der Körper stellt kein Insulin mehr her.
Übergewicht
Das Insulin ist nicht nur für die Aufnahme der Kohlenhydrate wichtig. Es spielt auch für das Fettgewebe eine zentrale Rolle und sorgt dafür, dass das Nahrungsfett nach dem Essen gespeichert wird.
Viele Menschen stellen sich das Fettgewebe wie einen Banktresor vor. Das Nahrungsfett wird dort weggeschlossen und nicht freiwillig wieder hergegeben. Wenn dort erst einmal Fett gespeichert wird, dann bekommt man es nur durch eine strenge Diät wieder heraus.
Doch das Gegenteil ist der Fall: Das Fettgewebe ist vielmehr ein Zwischenspeicher für Energie. Nach einer Mahlzeit strömen energiereiche Nährstoffe in das Blut, die jetzt auch gespeichert werden müssen. Danach werden sie aber auch wieder freigesetzt, um den Körper damit zu versorgen. Dabei wird das Fettgewebe, wie alle anderen Zellen auch, ganz entscheidend von Hormonen wie dem Insulin reguliert.
Ein hoher Insulinspiegel regt die Fettzellen stark dazu an, Nährstoffe aufzunehmen und zu speichern. Das ist typischerweise nach dem Essen der Fall und macht daher auch Sinn. Später kehrt der Insulinspiegel wieder auf seinen niedrigen Nüchternwert zurück. Das ist für die Fettzellen ein wichtiges Signal, um von der Speicherung von Energie auf die Bereitstellung von Energie umzuschalten.
Wenn ein Mensch nun aber unter Insulinresistenz leidet, dann schüttet er ein Vielfaches der normalen Menge Insulin aus. Außerdem dauert es auch sehr viel länger, bis das ganze Insulin wieder abgebaut und aus dem Blut verschwunden ist. Das geht dann auch am Fettgewebe nicht spurlos vorbei!
Die Balance zwischen Fettaufbau und Fettabbau kann sich jetzt deutlich zu Gunsten der Fettspeicherung verschieben. Ein überhöhter Insulinspiegel kann daher eine treibende Kraft hinter krankhaftem Übergewicht (Adipositas) sein.
Bluthochdruck
Das Insulin ist wie gesagt ein Speicherhormon, das sich auf viele Organe im Körper auswirkt. Die Nieren werden beispielsweise dazu angeregt, weniger Natrium mit dem Urin auszuscheiden. Dadurch bleibt mehr Natrium im Blut, wodurch der Blutdruck steigen kann. Wenn der Insulinspiegel nun die meiste Zeit über zu hoch ist, kann sich auf Dauer ein Bluthochdruck (Hypertonie) entwickeln.
Beim Thema Bluthochdruck denkt man wahrscheinlich zuerst an einen zu hohen Verzehr von Speisesalz (Natriumchlorid). Doch das ist nur bei etwa einem Drittel aller Fälle das Problem. Ein hoher Blutdruck ist genauso häufig eine Begleiterscheinung der Insulinresistenz. In der Praxis beobachtet man dann auch immer wieder, dass sich der Blutdruck ganz schnell verbessert, sobald man die Insulinresistenz (beziehungsweise den gestört hohen Insulinspiegel) in den Griff bekommen hat.
Fettstoffwechselstörungen
Die Insulinresistenz führt außerdem zu erheblichen Störungen im Fettstoffwechsel. Dadurch steigt das Risiko für Herzkreislauferkrankungen drastisch an.
Auf der einen Seite haben wir es mit einem erhöhten Triglyceridspiegel zu tun. Triglyceride sind nichts anderes als Fettsäuren, die im Blut transportiert werden. Ein hoher Triglyceridspiegel kann mehrere Ursachen haben, wie zum Beispiel allgemeine Überernährung, Bewegungsmangel und Übergewicht.
Bei einem hohen Blutzucker- und Insulinspiegel wird allerdings auch verstärkt Traubenzucker in Fett umgewandelt. Dieses neugebildete Fett ist dann vermehrt im Blut unterwegs und erhöht auf diese Weise den Triglyceridspiegel.
Die Insulinresistenz bringt auch den normalen Stoffwechsel der Leber durcheinander. Durch die mangelnde Insulinwirkung kann sie ihre eigenen Fettreserven nicht mehr so gut festhalten und lässt sie vermehrt in das Blut sickern. Auch dadurch kann der Blutfettspiegel steigen.
Auf der anderen Seite bekommen wir auch Probleme mit dem Cholesterin. Das Cholesterin wird in den sogenannten Lipoproteinen im Blut transportiert. Bei Insulinresistenz kann sich die Zusammensetzung dieser Lipoproteine verändern. Sie bekommen jetzt eine sehr kleine und dichte Form, die besonders leicht in die Wände der Blutgefäße eindringen kann und dort zu Cholesterinablagerungen führt. Mit dem Cholesterin und den Lipoproteinen setzten wir uns aber noch später ganz ausführlich in der Artikelreihe zu den Fetten auseinander.
Das metabolische Syndrom
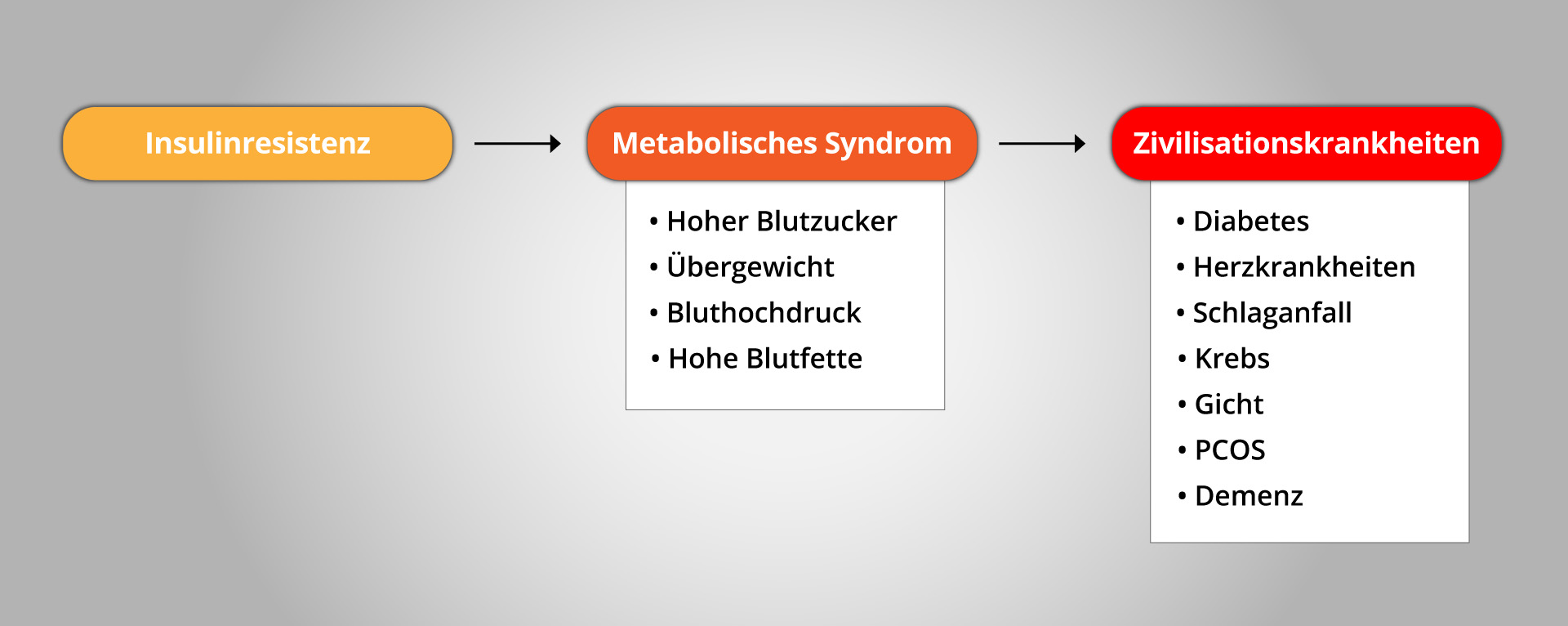
Die Insulinresistenz treibt eine Reihe von Stoffwechselstörungen voran, die als das metabolische Syndrom bezeichnet werden. Dazu erst einmal die Begriffserklärung: Metabolismus ist nur ein schlaueres Wort für Stoffwechsel. Und ein Syndrom steht für mehrere Probleme, die miteinander zusammenhängen.
Im Falle der Insulinresistenz sind das gestörte Blutzuckerwerte (Prä-/Diabetes), Übergewicht, Bluthochdruck und Fettstoffwechselstörungen. Kommen mindestens drei dieser vier Probleme gleichzeitig zusammen, spricht man vom metabolischen Syndrom. Und davon ist zum Beispiel in den USA schon jeder dritte Erwachsene betroffen!
Das metabolische Syndrom ist nun die Grundlage, auf der sich so ziemlich alle großen Zivilisationskrankheiten besonders schnell und früh entwickeln können:
- Der gestörte Blutzucker- und Insulinspiegel kann irgendwann in den Typ-2-Diabetes übergehen.
- Die Fettstoffwechselstörungen und der hohe Blutdruck begünstigen Blutgefäßerkrankungen, wie die Arteriosklerose, die eines Tages zu einem Herzinfarkt oder Schlaganfall führen kann.
- Auch Krebserkrankungen treten sehr viel früher und häufiger auf. Das beobachtet man leider bei vielen Diabetikern.
- Bei manchen Menschen kommt es auch zu Problemen mit der Harnsäure, was irgendwann einen Gichtanfall auslösen kann.
- Darüber hinaus leiden viele Frauen unter dem sogenannten polyzystischen Ovarsyndrom (PCOS). Auch hier wird die Symptomatik durch einen gestörten Insulinspiegel vorangetrieben.
- Und schließlich werden auch Demenzerkrankungen zunehmend mit der Insulinresistenz in Verbindung gebracht.
Daher sollten wir uns jetzt ausführlich mit den Ursachen der Insulinresistenz selbst beschäftigen.
Die Ursachen der Insulinresistenz
Die Insulinresistenz kann mehrere und teilweise sehr unterschiedliche Ursachen haben. Die genauen Mechanismen werden im Detail ganz schön kompliziert. Ich werde deshalb versuchen, die wichtigsten Konzepte so vereinfacht und verständlich wie möglich herauszuarbeiten. Wenn du dich tiefergehend mit dem Thema beschäftigen möchtest, findest im Bücherbereich meiner Seite einige gute Literaturtipps.
Die wesentlichen Ursachen der Insulinresistenz sind schlechte Ernährung, Bewegungsmangel, zu viel Stress, zu wenig Schlaf und Übergewicht. Im Prinzip habe ich gerade den modernen, westlichen Lebensstil beschrieben, was sicher auch kein Zufall ist. Außerdem spielen weitere Faktoren, wie das Alter und die genetische Veranlagung eine Rolle. Gehen wir jetzt einmal die wichtigsten Ursachen Schritt für Schritt durch.
Überernährung
Was passiert eigentlich genau, wenn wir uns überernähren? Unsere Zellen müssen ständig mehr Energie aufnehmen, als sie selber verbrauchen und speichern können. Das kann auf Dauer nicht gut für eine Zelle ausgehen.
Also reguliert sie die Anzahl ihrer Insulinrezeptoren herunter, um das Insulinsignal leise zu stellen und die Energiezufuhr zu stoppen. In diesem Fall kann man sich die Insulinresistenz als eine sinnvolle Anpassungsreaktion vorstellen.
Gerade ein Überangebot an Kohlenhydraten kann schnell zum Problem werden, weil die Glykogenspeicher sehr begrenzt sind. Die Kohlenhydrate werden nun verstärkt in Fett umgewandelt, welches sich sehr viel besser speichern lässt. Das schlaue Wort für die Neubildung von Fetten heißt de-novo Lipogenese.
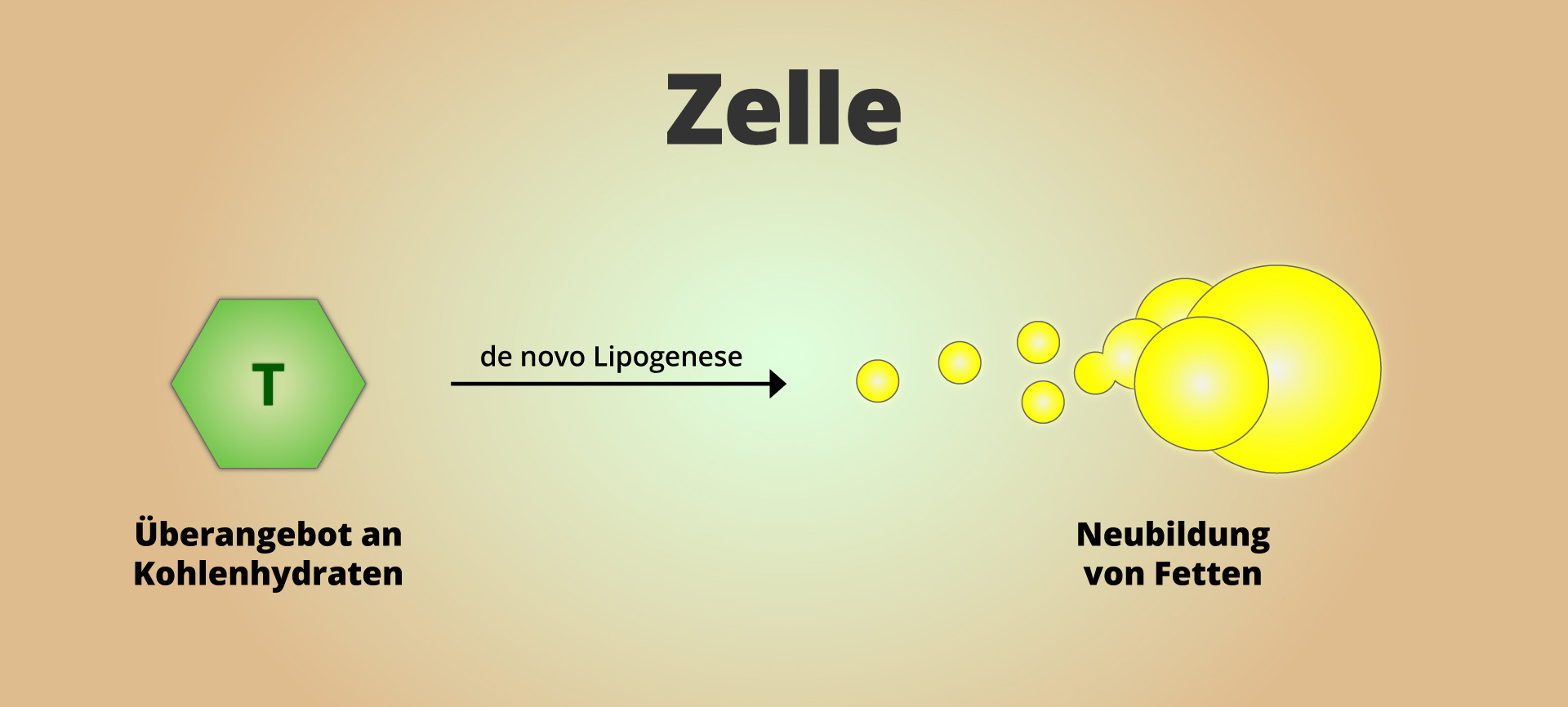
Fett ist grundsätzlich eine wichtige Energiequelle. Die meisten Zellen besitzen daher auch einen gewissen Vorrat an Fetten, die als kleine Fetttröpfchen im Inneren der Zelle vorliegen. Bei dauerhafter Überernährung wird jedoch zu viel neues Fett gebildet, welches sich in den Zellen ansammelt. Die Zellen ertrinken nun langsam in ihren eigenen Fettreserven!
Daraufhin reduziert eine Zelle die Anzahl ihrer Insulinrezeptoren, um die weitere Aufnahme von Kohlenhydraten und Fetten zu stoppen. Insbesondere die Verfettung von Leber- und Muskelzellen stellt die häufigste Ursache der Insulinresistenz dar.
Übrigens ist man auch beim Verständnis des Typ-2-Diabetes einen riesigen Schritt weiter gekommen. Beim Typ-2-Diabetes hören die Zellen der Bauchspeicheldrüse wie gesagt irgendwann damit auf, Insulin herzustellen. Warum tun sie das eigentlich?
Früher ist man davon ausgegangen, dass die Bauchspeicheldrüse nach Jahren der Überproduktion einfach ausgebrannt ist. Es kommt also zu einem Organversagen, dass man nicht mehr rückgängig machen kann. Auch heute noch sagen einem viele Hausärzte, dass der Typ-2-Diabetes nicht heilbar sei. Doch das entspricht längst nicht mehr dem Stand der Wissenschaft!
Eine komplette Heilung des Typ-2-Diabetes kann man zum Beispiel tagtäglich in der Adipositaschirurgie erleben. Für viele krankhaft übergewichtige Menschen scheint der letzte Ausweg in einer Magenverkleinerung zu liegen. Bei dieser Operation werden gut 90 % des Magens entfernt, so dass sich das Magenvolumen extrem verkleinert.
Diese Menschen essen nun eine halbe Banane und haben danach das gleiche Sättigungsgefühl, als ob sie eine ganze Pizza verspeist hätten. Das ermöglicht ihnen, sich sehr kalorienarm zu ernähren (unterm Strich 800 bis 1000 kcal am Tag), ohne dabei großen Hunger zu leiden. Das führt nicht nur zu einer schnellen und massiven Gewichtsabnahme. Überraschenderweise erwacht auch häufig die tot geglaubte Bauchspeicheldrüse zu neuem Leben und stellt wieder Insulin her!
Dieses Phänomen haben sich Wissenschaftler der Universität Newcastle in England genauer angeschaut. Die Arbeitsgruppe um Professor Roy Taylor konnte mit moderner Magnetresonanztomographie zeigen, dass kleinste Fetteinlagerungen in der Bauchspeicheldrüse die normale Funktion der Zellen derart stören können, dass die Insulinproduktion zum Erliegen kommt.
Wenn sich Menschen nun, wie nach einer Magenverkleinerung, sehr kalorienarm ernähren und einen drastischen Energiemangel erzeugen, wird dieses Fett wieder mobilisiert und abgebaut. Dadurch kann die Bauchspeicheldrüse wieder ihre Arbeit aufnehmen.
Außerdem werden dabei auch die Leber und die Muskeln sehr effektiv entfettet, wodurch die Insulinresistenz verschwindet. Zum Schluss besitzt ein Mensch wieder eine normale Insulinproduktion und Insulinempfindlichkeit, und ist damit praktisch frei von Diabetes!
In einer anschließenden Studie haben sich die Diabetesforscher aus Newcastle angeschaut, ob man dieses Ergebnis auch mit gewöhnlichen Typ-2-Diabetikern wiederholen kann. Dazu hat man eine kleine Gruppe von Freiwilligen acht Wochen lang auf eine Diät gesetzt, bei der sie nicht mehr als 600 kcal am Tag zu sich nehmen durften. Zum Vergleich: Ein erwachsener Mensch verbraucht durchschnittlich 2000 bis 2400 kcal. Man kann sich also leicht vorstellen, dass bei einer solchen Diätmaßnahme sehr viel Hunger und Disziplin mit im Spiel ist. Dafür ist sie aber auch zeitlich klar begrenzt und kann sich sehr lohnen: Die Mehrheit der Teilnehmer war nach den acht Wochen frei von Diabetes oder hatte ihren Zustand enorm verbessert. Dazu Professor Taylor:
Übersetzung: “Wir konnten zeigen, dass eine Umkehr des Diabetes möglich ist, selbst wenn man schon seit 10 Jahren unter der Krankheit leidet. Auch wenn man noch länger betroffen ist, sollte man die Hoffnung nicht aufgeben: Eine wesentliche Verbesserung der Blutzuckerkontrolle ist möglich.”
Wer selbst von Typ-2-Diabetes betroffen ist und diesen vielversprechenden Therapieansatz ausprobieren möchte, sollte das unbedingt in Zusammenarbeit mit seinem Arzt tun. Denn die Gabe von Insulin und anderen Medikamenten muss je nach Verbesserung des Zustandes reduziert werden, um eine Überdosierung zu vermeiden.
Auf den Seiten der Universität Newcastle werden dazu Patienten und Ärzten alle Informationen bereitgestellt, die sie brauchen. Außerdem kann es nicht schaden, wenn man bei dieser strengen Diät von einer kompetenten Ernährungsfachkraft unterstützt und begleitet wird.
Bewegungsmangel
Mit Sicherheit wissen wir auch, dass Bewegungsmangel zu einer Insulinresistenz der Muskeln führt. Dazu wieder ein Beispiel aus der Forschung: Am Copenhagen Muscle Research Centre wurde 2011 eine Untersuchung an zwölf gesunden und sportlichen jungen Männern durchgeführt. Sie mussten eine Woche lang rund um die Uhr totale Bettruhe einhalten. Ihre Muskeln wurden also völlig ruhig gestellt.
Das Ergebnis: Die Fähigkeit der Muskeln, Traubenzucker aus dem Blut aufzunehmen, als Glykogen zu speichern und zu Energie zu verbrennen, war deutlich reduziert. Der Stoffwechsel und die Insulinempfindlichkeit der Muskeln hatten sich also erheblich verschlechtert.
Der Kohlenhydratstoffwechsel ist eben auch Trainingssache! Das beste Beispiel sind gut trainierte Ausdauersportler: Wenn eine Zelle viel Energie erzeugen muss, stellt sie mehr Mitochondrien her (die Energiekraftwerke der Zellen). Damit steigert sie ihre Kapazität, um Traubenzucker zu verbrennen und Energie bereitzustellen. Außerdem verfügen Sportler auch über größere Glykogenspeicher. Sie können die gleiche Menge Kohlenhydrate also viel besser verbrennen und speichern, als ein Untrainierter.
Damit ist ihr Kohlenhydratstoffwechsel auch nicht so leicht zu überfordern und die Wahrscheinlichkeit, dass Kohlenhydrate in Fett umgewandelt werden, ist sehr viel geringer. Und selbst dann kommen Sportler sogar mit größeren Fetteinlagerungen in den Zellen sehr viel besser zurecht ohne dabei insulinresistent zu werden!
Stress
Die Insulinempfindlichkeit der Zellen wird auch von Hormonen und anderen Botenstoffen wesentlich beeinflusst. Ein gutes Beispiel sind die Stresshormone, welche die Insulinempfindlichkeit des Körpers herabsetzen können. Und das macht aus einer evolutionären Sichtweise sogar auch Sinn.
Im Extremfall müssen die Stresshormone den Stoffwechsel auf eine akute Gefahrensituation einstellen, in der es um das reine Überleben durch Kampf oder Flucht geht. Der Traubenzucker ist dabei unsere schnellste und wichtigste Energiequelle. Er wird jetzt vor allem in den Muskeln und Nerven angefordert, weil wir unsere ganze Kraft und Aufmerksamkeit brauchen.
Interessanterweise gehören die Nerven zu den wenigen Zellen, die kein Insulin benötigen, um Traubenzucker aus dem Blut aufzunehmen. Das gleiche gilt für die Muskeln, aber nur wenn sie unter starker Anstrengung stehen!
Wenn der restliche Körper durch die hormonelle Lage insulinresistent ist, dann wird praktisch aller verfügbarer Traubenzucker zu den Nerven und in die arbeitenden Muskeln geleitet. Also genau dorthin, wo er gerade am meisten gebraucht wird. Auch hier kann man die Insulinresistenz wieder als eine sinnvolle Anpassungsreaktion verstehen.
Allerdings ist Stress in unserem hektischen Alltag keine Ausnahmesituation mehr. Viele Menschen stehen heute jeden Tag unter Dauerstress. Auf der einen Seite kann das die Insulinempfindlichkeit des Körpers beeinträchtigen. Und auf der anderen Seite bekommt man nach stressigen Phasen besonders Lust auf kalorien- und kohlenhydratreiche Lebensmittel…
Weitere Faktoren, die den Körper stressen können und die Insulinempfindlichkeit herabsenken, sind zum Beispiel schlechter Schlaf, Zigarettenrauchen, chronisch hohe Entzündungswerte, Vitamin- und Mineralstoffmangel und so einiges mehr, was eine eher ungesunde Lebensweise mit sich bringen kann.
Alter und Genetik
Professor Timothy Noakes (Jahrgang 1949) ist ein weltweit anerkannter Sportmediziner und lehrte lange Zeit an der Universität von Kapstadt in Südafrika. In den 80er Jahren war er eine bedeutende Größe im Laufsport und schrieb dazu ein bekanntes Grundlagenwerk (“The Lore of Running”). In seinem Leben hat er mehr als 70 Marathonläufe absolviert.
So ein fitter Mensch kann bestimmt nicht insulinresistent werden, oder? Offensichtlich doch. Mit Anfang fünfzig entwickelte Noakes einen Typ-2-Diabetes! Sein Problem ist eine genetische Veranlagung für Insulinresistenz, die in seiner Familie sehr hoch ist (viele Typ-2-Diabetiker), und sich dann mit dem Alter immer stärker ausgeprägt hatte. Das hat also nichts mit den ungesunden Lebensstilfaktoren zu tun, die wir bisher besprochen haben. Manchen Menschen ist die Insulinresistenz einfach in die Gene geschrieben.
Aber auch das ist kein Grund, um die Hoffnung zu verlieren. Professor Noakes stellte nach der Diagnose seine Ernährung radikal um. Er ernährte sich fortan sehr fettreich und reduzierte Kohlenhydrate auf ein Minimum. Damit gelang es ihm seinen Stoffwechsel wieder in den Griff zu kriegen und den Diabetes loszuwerden. Er zählt übrigens heute zu den bekanntesten Verfechtern der kohlenhydratarmen Ernährung.
Eine kohlenhydratarme Ernährung ist zwangsläufig immer eine fettreiche Ernährung, weil man anders seinen Energiebedarf nicht decken kann. In der Ernährungswelt war es lange Zeit undenkbar, dass eine fettreiche Ernährung gesund sein kann. Daher hatte man selbst Diabetikern, die einen massiv gestörten Kohlenhydratstoffwechsel haben, auch nie zu einer kohlenhydratarmen Ernährung geraten, obwohl es doch eigentlich so nahe liegt. Über die Angst vor dem Nahrungsfett werden wir im Laufe dieses Kurses aber noch ausführlich zu sprechen kommen.
Die Rolle der Fettzellen
Auch die Fettzellen müssen bei der Insulinresistenz offensichtlich eine große Rolle spielen, da rund 80 % aller Typ-2-Diabetiker übergewichtig sind. Früher dachte man, das Fettgewebe sei ein reiner Energiespeicher, in dem ansonsten nicht viel passiert. Heute wissen wir, dass das Fettgewebe ein hoch stoffwechselaktives Organ ist, das eine Fülle von Botenstoffen (Adipokine) herstellt und an das Blut abgibt.
Von diesen sogenannten Adipokinen sind bis heute gerade mal 100 Botenstoffe identifiziert worden und halbwegs in ihrer Wirkung verstanden. Sie nehmen beispielsweise großen Einfluss auf unser Hunger- und Sättigungsgefühl, den Energiehaushalt und eben auch die Insulinempfindlichkeit des Körpers.
Wenn das Fettgewebe zu schnell und zu stark zunimmt, können diese Stoffe aus dem Gleichgewicht geraten und die Insulinresistenz fördern. Ein normales Körpergewicht ist daher grundsätzlich für jeden Menschen erstrebenswert.
Wir können das Fettgewebe grob in zwei Typen unterscheiden. Auf der einen Seite haben wir das Unterhautfettgewebe. Wie der Name schon sagt, ist das die Speckschicht, die wir am ganzen Körper unter der Haut anlegen. Dieses Fettgewebe muss nicht immer problematisch sein. Es gibt schließlich viele übergewichtige Menschen, die einen kerngesunden Stoffwechsel haben.
Auf der anderen Seite haben wir das sogenannte viszerale Fettgewebe. Damit ist das Bauchfettgewebe gemeint, welches in der Bauchhöhle sitzt und unsere inneren Organe umgibt. Diese Fettzellen arbeiten etwas anders, da sie eher als kurzfristiger Energiespeicher gedacht sind. Sie haben einen aktiveren Stoffwechsel und können schneller Fette speichern und wieder abgeben.
Sie reagieren dabei sehr sensibel auf Hormone wie das Insulin oder auch Stresshormone. Diese können eine Fetteinlagerung am Bauchraum stark vorantreiben. Danach wird das Fett auch wieder verstärkt freigesetzt, was den Blutfettspiegel dauerhaft erhöht.
Das regt wiederum andere Zellen dazu an, mehr Fett aufzunehmen als diese eigentlich gebrauchen können. Die Zellen können schließlich verfetten und insulinresistent werden. Außerdem werden Fette an Orten eingelagert, wo diese eigentlich nichts zu suchen haben, wie zum Beispiel in der Bauchspeicheldrüse…
Das viszerale Fettgewebe ist hier also das Hauptproblem. Beim metabolischen Syndrom schauen wir daher nicht nur auf das Gesamtgewicht eines Menschen, sondern viel mehr auf seinen Hüft- und Taillenumfang. Dieser gibt uns mehr Auskunft darüber, wie viel Bauchfettgewebe ein Mensch besitzt.
Übrigens muss man auch gar nicht übergewichtig sein, um ein metabolisches Syndrom zu entwickeln. Auch viele normalgewichtige Menschen sind betroffen. Der Medizinprofessor Jimmy Bell vom Imperial College in London hat den Begriff “TOFI” geprägt. Das steht für “Thin on the Outside, Fat on the Inside”, was soviel bedeutet wie “außen schlank und innen fett”.
Professor Bell ist Experte für bildgebende Verfahren wie der Magnetresonanztomographie. Er hat im Laufe seiner Karriere viele Patienten durchleuchtet. Dabei ist ihm aufgefallen, dass es auch sehr viele schlanke Menschen gibt, die sehr viel Bauchfettgewebe und stark verfettete innere Organe aufweisen.
Dazu gehört meistens jener Typ Mensch, der so viel essen kann, wie er will, ohne dabei Gewicht zuzulegen. Hier scheint die Speicherfähigkeit des Unterhautfettgewebes genetisch sehr begrenzt zu sein. Dadurch landen überschüssige Kalorien dann zwar nicht am Po und an den Schenkeln, aber dafür sehr viel eher im viszeralen Fettgewebe. Und das ist weitaus gefährlicher!
Brennpunkt: Fettleber!
Die Leber ist ein besonders wichtiges Organ für den Stoffwechsel der Kohlenhydrate. Schließlich nimmt sie den größten Teil der Kohlenhydrate nach der Verdauung auf und speichert ihn als Glykogen. Außerdem kann nur die Leber den Traubenzucker wieder an das Blut abgeben. Daher gehört es zu ihren Hauptaufgaben, den Blutzuckerspiegel zu regulieren und stabil zu halten.
In den letzten 30 Jahren haben jedoch Fettlebererkrankungen drastisch zugenommen und sich zu einer heimlichen Volkskrankheit entwickelt. Dabei handelt es sich um eine Verfettung der Leberzellen. Diese werden dann in der Regel auch insulinresistent.
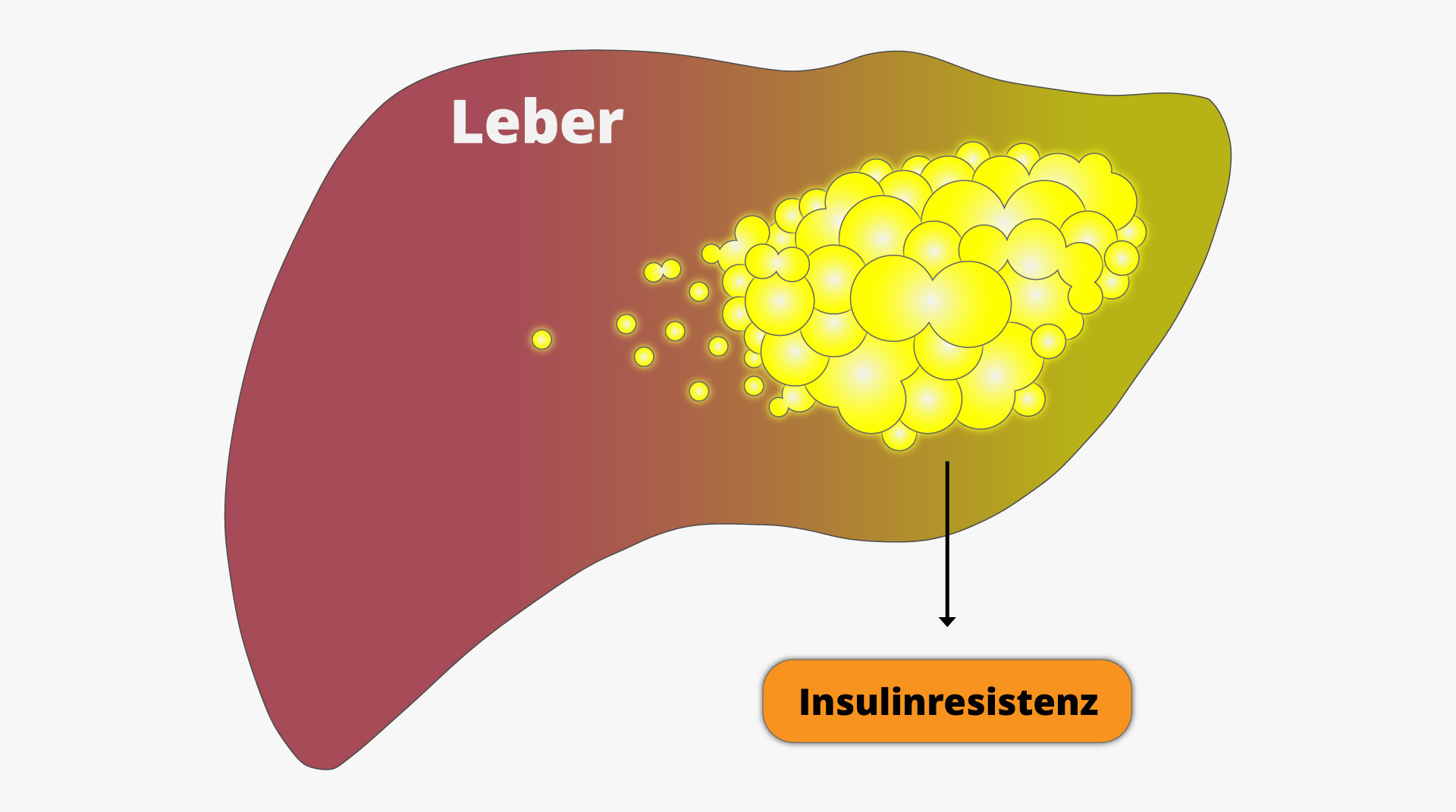
Eine Insulinresistenz der Leber stellt schließlich eine massive Störung des gesamten Kohlenhydratstoffwechsel dar. Die Folge ist ein ständig erhöhter Blutzuckerspiegel, auf dem eine starke Insulinausschüttung folgt. Das kann auf Dauer zu allen Problemen des metabolischen Syndroms und vor allem zum Diabetes führen. In den USA ist zum Beispiel schon jeder dritte Erwachsene von einer Fettleber betroffen. Und in Deutschland schätzt man, dass mindestens 70 % aller übergewichtigen Erwachsenen und 90 % aller Typ-2-Diabetiker eine verfettete Leber haben.
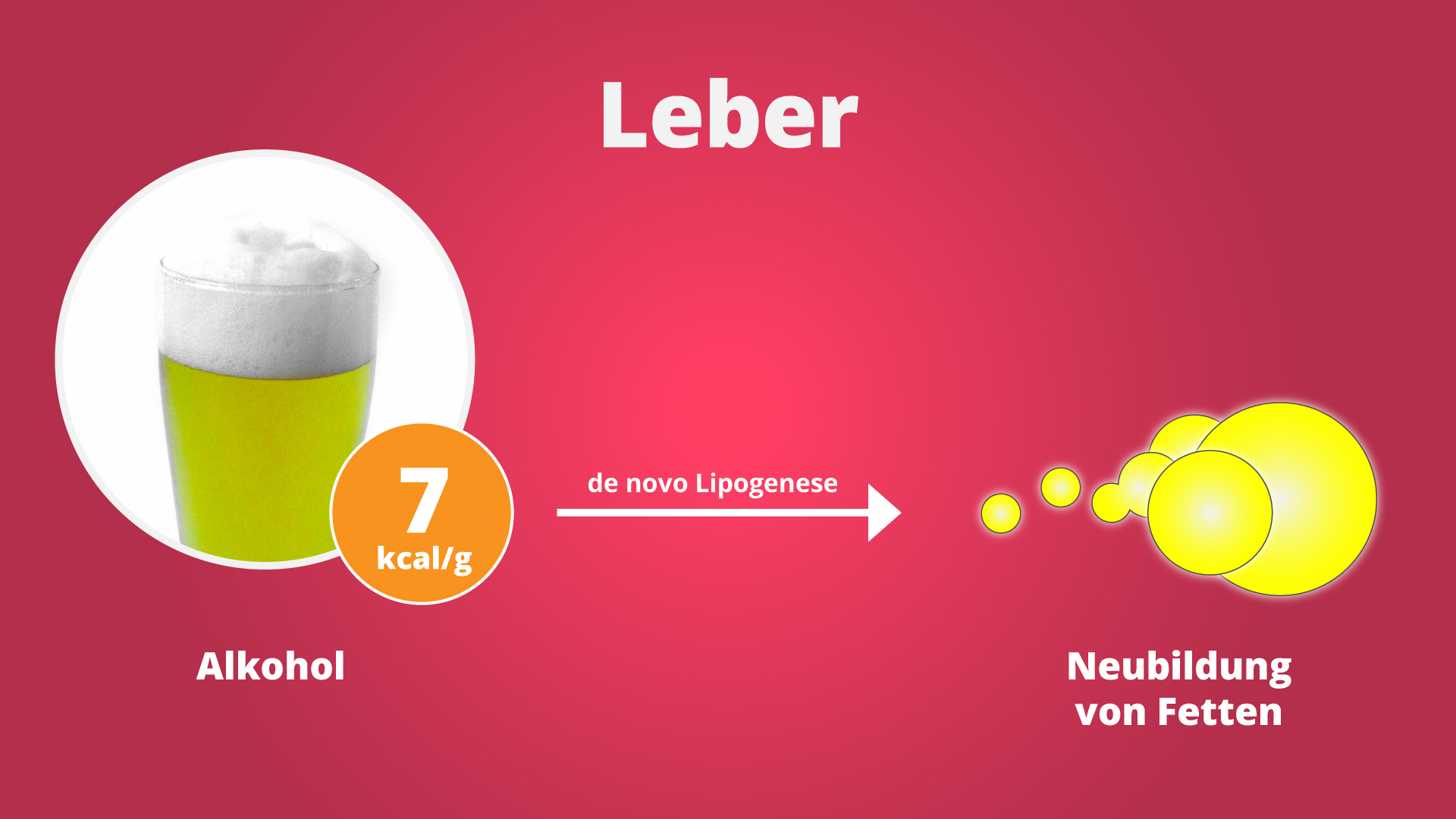
Die Fettleber war vor den 80er Jahren eine sehr seltene Erkrankung, von der hauptsächlich starke Alkoholiker betroffen waren. Alkohol wird ja bekannterweise zum größten Teil in der Leber abgebaut, weil er dort entgiftet werden muss. Gleichzeitig ist der Alkohol auch ein energiereicher Stoff (7 kcal/g). Wenn man also viel Alkohol trinkt, fällt eine ganze Menge Energie lokal in der Leber an. Was die Leber an Energie nicht selber nutzen kann, muss sie dann als Fett speichern. Auf diese Weise kann sie auf Dauer verfetten.
Man kann eine Fettleber allerdings auch durch eine konsequente Überernährung herbeiführen. In der Medizin spricht man dann von einer nichtalkoholischen Fettleber (NAFL).
Als anschauliches Beispiel dafür kann man einmal an die Gänsestopfleber denken, die vielerorts als Delikatesse gilt. Die Gänsestopfleber ist nichts anderes als eine Fettleber, die zwangsweise durch eine Überernährung herbeigeführt wird. Dazu schiebt man den Tieren einen Schlauch in den Magen und füllt sie bis zum Anschlag mit kohlenhydratreichem Mastfutter ab (meistens Mais).
In der Folge wird ihre Leber mit Traubenzucker überflutet und heillos überfordert. Der Traubenzucker kann weder schnell genug verbrannt, noch gespeichert werden. Also wird er in Fett umgewandelt. Das Fett bleibt schließlich in der Leber stecken und führt zu einer massiven Leberverfettung.
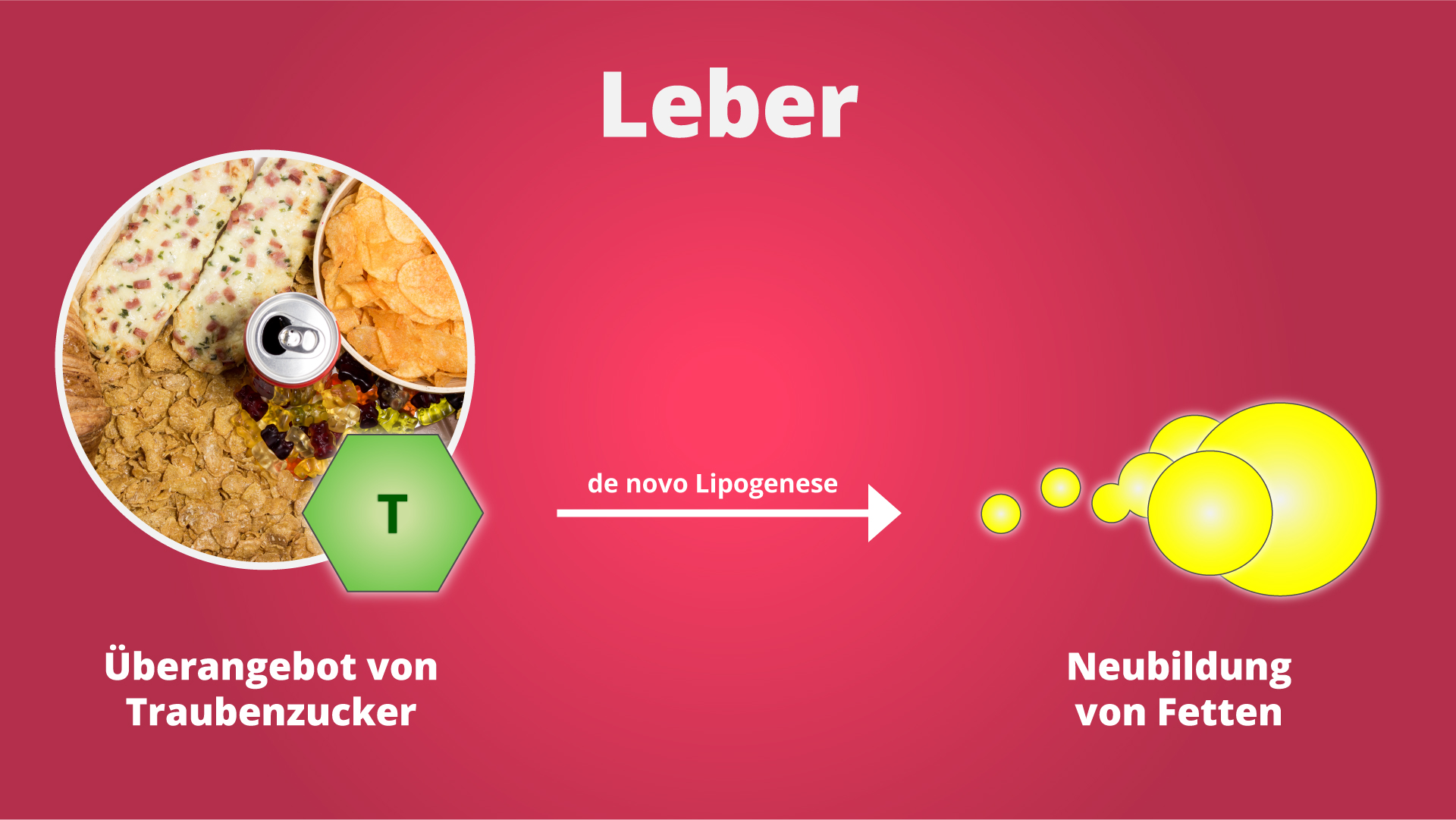
Nun müssen wir mal einen Blick auf unsere eigene Ernährung werfen: Sie enthält oft einen hohen Anteil an raffinierten und schnell verdaulichen Kohlenhydraten, mit denen man durchaus den gleichen Effekt erzielen kann, wenn man sie ständig und in hoher Menge verzehrt.
Außerdem ist unser Zuckerkonsum in den letzten Jahrzehnten enorm gestiegen. Am meisten haben dazu gezuckerte Getränke beigetragen. Erinnerst du dich übrigens noch an die besondere Eigenschaft des Fruchtzuckers?
Fruchtzucker kann, ganz ähnlich wie Alkohol, nur in der Leber aufgenommen und abgebaut werden. Daher ist er ganz besonders gut dazu geeignet, um dort in Fett umgewandelt zu werden.
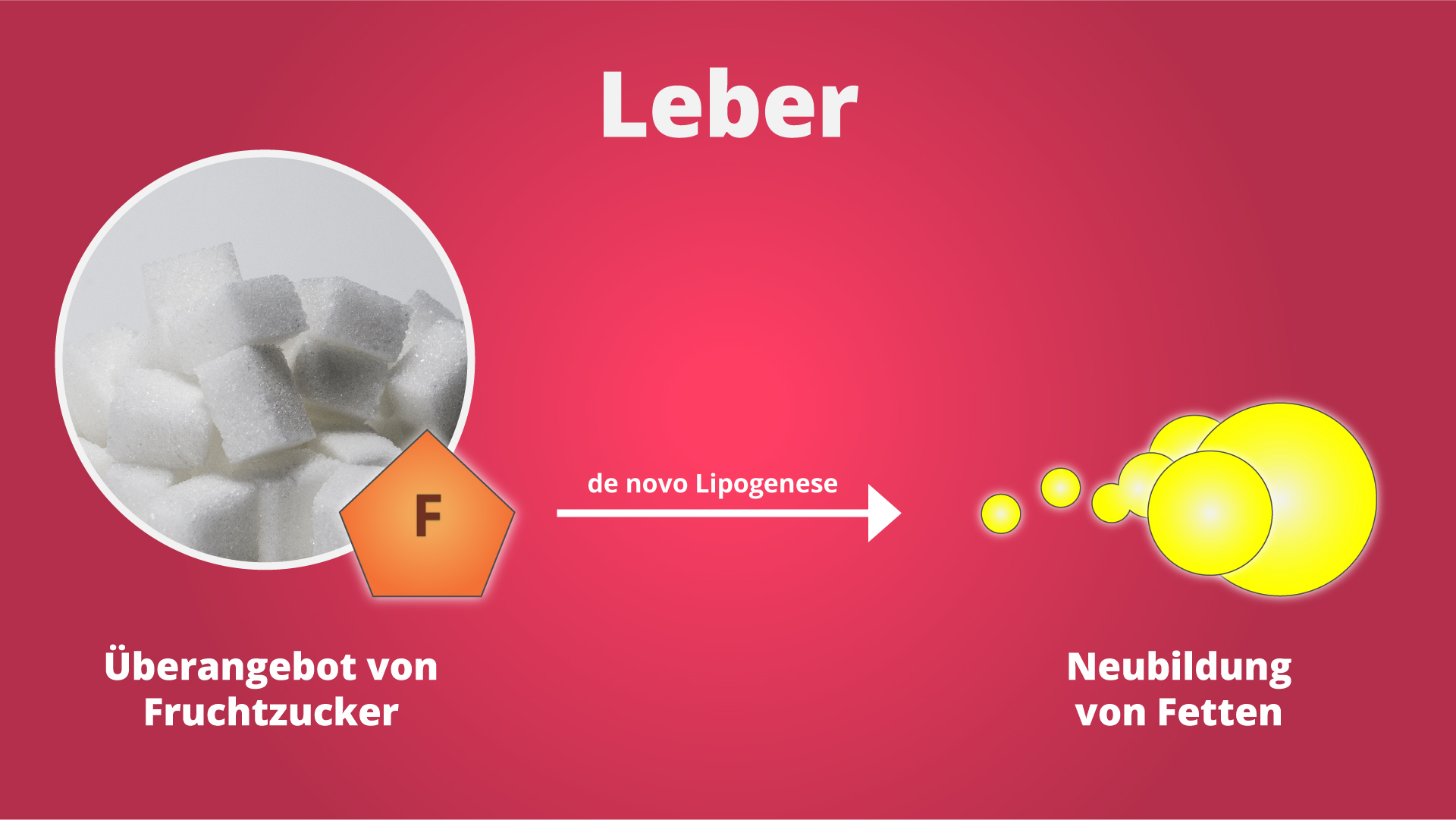
Genau aus diesem Grund ist der Zucker aktuell so stark in den Fokus gerückt. Er wird dringend verdächtigt sogar die Hauptrolle beim Diabetes und dem metabolischen Syndrom zu spielen. Im nächsten Artikel gehen wir der Sache daher ausführlich auf den Grund.
Das eBook zum Grundkurs
Meinen kompletten Ernährungskurs mit allen Texten, Fotos und Grafiken gibt es jetzt auch als günstiges Kindle-Buch auf Amazon (nur 3,99 €). Damit hast du meinen Kurs auch immer offline dabei und unterstützt meine Arbeit. Vielen Dank!
